Гипофункция яичников – это клинический признак, который возникает в результате заболевания придатков, органов высшей гормональной регуляции и проявляется нарушением работы овариальных желез. Чаще изменение сопровождается колебаниями менструаций, формированием ановуляции, бесплодием, наступлением преждевременной менопаузы. Данное заболевание встречается редко и может настигнуть представительниц прекрасного пола в любом возрасте. При своевременно начатом лечении удается замедлить, устранить негативное влияние недостатка гормонов яичников на организм.
Что такое гипофункция яичников
Гипофункция овариальных тканей вызвана группой патологических изменений, приводящих к снижению выработки половых стероидов. Гипофиз и яичники функционируют по типу обратной связи: понижение работы желез на периферии приводит к стимуляции головных отделов, которые, в свою очередь, провоцируют выработку гонадотропных гормонов, активирующих придатки. При нарушении работы в одном из звеньев регуляции происходит сбой: овариальные ткани перестают реагировать на потенцирующее влияние гонадотропинов или гипоталамо-гипофизарная зона не отвечает должным образом на изменения. В результате возникает состояние, когда утрачивается репродуктивная функция женщины, пациентка медленно переходит в менопаузу.

Формы и причины возникновения
Гинекологами принято выделять две совершенно различные формы патологии: первичную и вторичную. Первичное изменение яичников формируется внутриутробно при нарушении процессов закладки органа. Вторичная гипофункция половых желез возникает внезапно у женщин, у которых до наступления данного состояния отмечалась нормальная работа половых желез: регулярные месячные, беременность и роды.
Первичная гипофункция
Формирование первичной патологии овариальной ткани возникает при вынашивании под действием неблагоприятных факторов. Заболевание обычно возникает при наличии следующих патологий у матери:
- заболевания яичников (поликистозная трансформация, хроническое воспаление),
- эндокринные нарушения, особенно щитовидной железы и надпочечников,
- резкое снижение массы тела, недостаточная прибавка в весе,
- длительный стресс,
- необоснованные диеты во время вынашивания,
- перенесенные в момент беременности инфекции (корь, краснуха), воспалительные заболевания,
- вредные привычки,
- генетические, хромосомные аномалии.

Вторичная гипофункция
Снижение функции яичников в репродуктивном возрасте провоцируют:
- патологии придатков (резистентные, истощенные яичники),
- эндокринные нарушения,
- оперативные вмешательства на репродуктивных органах,
- сильные колебания веса,
- психоэмоциональный сбой,
- нерациональное питание: дефицит витаминов, микроэлементов,
- инфекционные, воспалительные заболевания,
- травмы, опухоли, туберкулезное поражение головного мозга,
- радиоактивное, химиотерапевтическое, токсическое повреждение придатков.

Симптомы гипофункции яичников
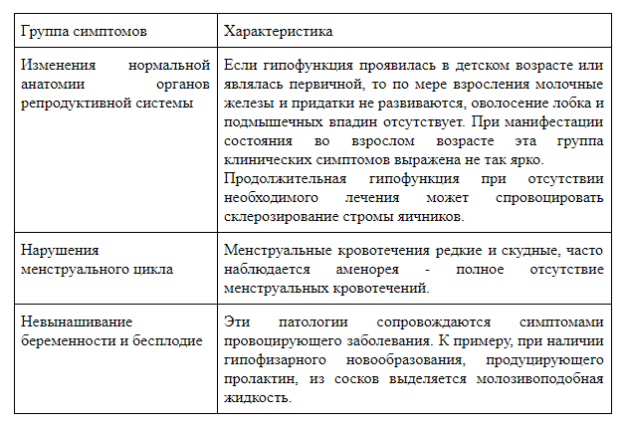
Признаки гипофункции первичной формы проявляются в подростковом периоде. У девочек отмечается отставание полового развития: слабо развиваются вторичные половые признаки, задерживается наступление первых кровянистых маточных выделений (менархе). При появлении менструаций цикл нерегулярный. В зависимости от выраженности симптомов пониженной работы яичников выделяю три стадии патологии:
- Легкая, когда отмечается недоразвитие половых структур, уменьшение размеров яичников, матки. Вторичные половые признаки развиваются медленнее, с незначительными колебаниями показателей. Нередко возникают ювенильные маточные кровотечения, цикл не регулярный по типу олигоменореи.
- Средняя степень гипоплазии характеризуется явными внешними нарушениями эндокринной регуляции половой системы: минимальное оволосение, недоразвитость грудных желез. Менструации редкие, болезненные, присутствуют кровотечения в середине цикла.
- Тяжелое нарушение функции яичников проявляется в резком несоответствии возраста девочки со среднестатистическими параметрами развития. Половые органы уменьшены в размере, эндометрий и слизистая влагалища атрофированы, месячных нет. Волосы на лобке, в подмышечной впадине практически отсутствуют, молочные железы не развиты.
Вторичная гипофункция сопровождается сбоем менструального цикла, который приводит к стойкому отсутствию овуляции и формированию бесплодия. Если овуляции все же происходят, пациентки попадают в группу риска по невынашиванию беременности.
В репродуктивном возрасте снижение работы яичников проявляется слабее, что связано с нормальным формированием половой системы в период полового созревания.
Гипофункция яичников у женщин после 40 сопровождается ранним старением и преждевременным климаксом, который обычно протекает особенно тяжело. У пациенток возникают приливы, остеопороз, вегетативные и нервно-психические расстройства. До наступления менопаузы коррекцию состояния проводить проще.
Признаки
При воздействии повреждающих факторов внутриутробно формируется анатомически неправильная закладка яичников, что проявляется в виде нарушения функционирования желез в пубертатном периоде. Возникает замедление, отставание полового развития. Прогрессирующая недостаточность эндокринных органов приводит к изменениям, которые можно определить визуально. В репродуктивном периоде заподозрить начало гипофункции можно по уменьшению менструаций. Промежутки между циклами становятся длиннее, а количество теряемой крови , меньше. Со временем полностью теряется цикличность, менструации полностью прекращаются.
Диагностика
Для определения гипофункции овариальных тканей до полового созревания проводится оценка соответствия развития репродуктивных признаков с возрастными нормами. При выявлении нарушений врач назначает дополнительные исследования. У женщин репродуктивного возраста также большое внимание уделяют жалобам, появлению признаков недостаточности яичников на фоне нормальной их работы в прошлом.
Для диагностики проводят:
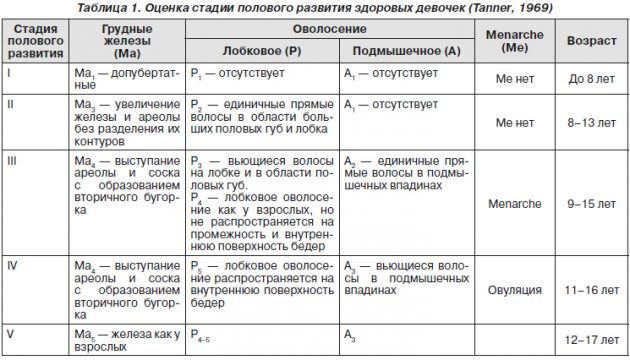
- УЗИ органов малого таза,
- анализ крови на основные половые стероиды (ФСГ, ЛГ, пролактин, эстроген, прогестерон),
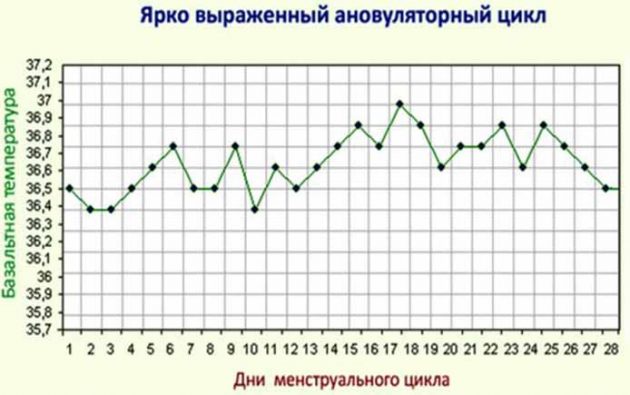
- тесты на овуляцию (график базальной температуры, готовые экспресс-тесты),
- функциональные нагрузочные пробы,
- лапароскорпия.
При подозрении на инфекции, опухоли, травмы специалисты назначают дополнительные тесты, позволяющие точно определить причину гипофункции придатков.
Лечение гипофункции яичников
Степень нарушения работы половых органов предопределяет эффективность терапии: чем более серьезные поражения, тем ниже вероятность полного выздоровления.
В юношеском возрасте лечение направлено на устранение неблагоприятных факторов и гормональную коррекцию. Требуется обеспечить максимально правильное формирование половых органов. Препаратами возмещается недостаток половых стероидов. Специальные гормональные вещества поддерживают работу яичников, обеспечивают формирование гениталий, наступление и цикличность менструаций. Лекарства назначают курсами, с постепенным уменьшением дозировки.
Лечение гипофункции яичников у женщин репродуктивного возраста заключается гормональной заместительной терапии. В данном случае требуется подстегнуть придатки к работе. Пациенткам назначаются различные комбинации гормональных средств, стимулирующих яичники и обеспечивающих ежемесячный выход яйцеклеток. Обычно каждой женщине подбирается индивидуальная схема гормональной коррекции.
Особое значение в лечении гипофункции придатков уделяется первопричине: при устранении триггера патологии эффективность терапии повышается.
Прогнозы и профилактика
При своевременно начатом лечении удается устранить явления гипофункции яичников, восстановить репродуктивные возможности. Чем раньше начато лечение, тем выше шансы на выздоровление. У девочек желательно начинать терапию гипофункции овариальных желез в пубертатном периоде для обеспечения необходимого развития половой системы. У женщин коррекция нарушений наиболее эффективна до стойкого наступления преждевременной менопаузы.
Для профилактики гипофункции женщинам рекомендуется:
- правильно питаться,
- придерживаться активного образа жизни,
- отказаться от вредных привычек,
- своевременно лечить заболевания половых структур, хронические инфекции, иммунодефицитные состояния,
- при подборе контрацепции обращаться к гинекологу.
Заключение
Гипофункция яичников , собирательное понятие, отражающее неспособность женских половых желез адекватно функционировать. Патология может встречаться в любом возрасте, но чаще встречается в юношеском возрасте и 30-35 лет. Для восстановления репродуктивного резерва необходимо обращаться за помощью при обнаружении первых признаков болезни. Своевременно начатое лечение позволяет замедлить или полностью остановить неблагоприятный процесс.