Согласно статистическим данным, около 15% семейных пар сталкиваются с различными вариантами бесплодия. Под женским бесплодием понимают стойкую неспособность осуществить репродуктивную функцию. Своевременная диагностика и адекватное лечение позволяют получить желанную беременность в 40-60% случаев.
Повод для обращения к врачу
О бесплодии говорят при наличии регулярной половой жизни без контрацепции в течение одного-двух лет. Первичное бесплодие у женщин означает отсутствие беременностей в анамнезе. Вторичное бесплодие устанавливается, если у женщины были случаи беременности.
Женское бесплодие встречается у 45% бездетных пар. Однако данный диагноз можно подтвердить только при исключении инфертильности у мужчины.
Бесплодие у женщин подразумевает не только гинекологические заболевания. Выявление причин бесплодия является длительным процессом, который включает различные направления диагностического поиска. Причиной бесплодия у женщины могут являться расстройства в психоэмоциональной сфере и эндокринной системе.
Необходимые анализы для женщин
Обследование при бесплодии у женщин включает выполнение лабораторных анализов и инструментальных методов исследования. Перечень анализов и процедур определяет врач, который учитывает возраст, анамнез женщины:
- перенесённые инфекции, воспалительные процессы и хирургические вмешательства,
- наследственные патологии,
- наличие беременностей в прошлом.
Первым этапом обследования является гинекологический осмотр и изучение, анализ данных анамнеза пациентки. Обязательным является выполнение общего мазка, ультразвукового исследования у женщин. При подозрении на патологию шейки матки проводится простая и расширенная кольпоскопия.
Обследование при бесплодии у женщин также включает:
- определение концентрации половых стероидов и гормонов щитовидной железы,
- выполнение иммунологического скрининга,
- сдачу анализов на половые инфекции,
- подтверждение овуляции,
- исследование эндометрия.
В некоторых случаях может потребоваться консультация узких специалистов, например, эндокринолога.
Зачастую диагностика бесплодия включает значительный перечень различных исследований лабораторного и инструментального характера, что сопряжено с определёнными расходами и дискомфортом. Некоторые инвазивные методы диагностики у женщин являются факторами развития бесплодия:
- диагностическое выскабливание шейки и полости матки (РДВ),
- гистеросальпингография,
- гистерорезектоскопия,
- гистероскопия.
Данные методы диагностики рекомендованы женщинам исключительно при наличии серьёзных показаний, так как могут быть причиной развития побочных явлений и осложнений:
- хронический эндометрит,
- сальпингоофорит,
- нарушение функций рецептивного аппарата матки.
Травматичность инвазивных методов диагностики повышает риск инфекционных осложнений, что усугубляет бесплодие у женщин. Гинекологи подчёркивают, что анализы для определения причины бесплодия должны быть по возможности неинвазивными. Существенное значение имеет целесообразность и сочетаемость проводимых исследований.
В последние годы отмечается тенденция к увеличению количества случаев бесплодия, обусловленного мужским фактором. Обследование у мужчин и женщин ведётся параллельно.
Какие гормоны нужно сдать при бесплодии
Оценка гормонального фона у женщины имеет особое значение в диагностике бесплодия. Многие процессы, происходящие в организме женщины, регулируются и контролируются необходимым уровнем половых гормонов. Снижение или повышение концентрации половых гормонов оказывает воздействие на:
- механизм овуляции,
- продвижение яйцеклетки в маточную полость,
- зачатие, вынашивание плода,
- роды и лактацию,
- состав цервикальной слизи.
Необходимые физико-химические свойства секрета цервикального канала, который находится в шейке матки, обеспечивают своеобразную подготовку сперматозоидов к последующему оплодотворению яйцеклетки.
Анализы на гормоны при бесплодии подразумевают определение в крови концентрации:
- ТТГ (тиреотропный гормона), Т3 (трийодтиронин) и Т4 (тироксин), которые являются гормонами щитовидной железы,
- ФСГ (фолликулостимулирующий гормон),
- ЛГ (лютеинизирующий гормон),
- пролактин,
- эстрадиол,
- тестостерон,
- прогестерон.

ФСГ
Фолликулостимулирующий гормон продуцируется гипофизом. ФСГ вызывает рост фолликулов, стимулирует функцию жёлтого тела благодаря регуляции выработки эстрогенов, являющиеся половыми гормонами. Женщинам целесообразно выполнять анализ в разные фазы в течение конкретного цикла.
ЛГ
Лютеинизирующий гормон продуцируется в передней доле гипофиза. ЛГ стимулирует продукцию эстрогена в яичниках. При оценке анализа врач учитывает правильное соотношение гормонов ЛГ и ФСГ.
Прогестерон
Гормон секретируется во вторую фазу цикла благодаря образованию жёлтого тела. Прогестерон считается у женщин гормоном беременности. Необходимая концентрация прогестерона обеспечивает подготовку слизистой матки к имплантации плодного яйца. После наступления беременности гормон способствует её пролонгированию до формирования плаценты, которая берет на себя функцию желтого тела.
Пролактин
Гормон секретируется передней долей гипофиза. Пролактин регулирует выработку прогестерона, ФСГ. Гормон обеспечивает механизм овуляции, что делает возможным зачатие и беременность. После родов пролактин способствует лактации.
Тестостерон
Этот гормон вырабатывается надпочечниками и яичниками в несущественном количестве. Тестостерон является мужским половым гормоном. Избыточная продукция тестостерона вызывает нарушение механизма овуляции, невынашивание и потерю беременности на раннем сроке.
ДЭА-сульфат
Это андрогенный гормон, вырабатываемый надпочечниками. Концентрация гормона позволяет судить о состоянии и функционировании надпочечников. Обменные реакции приводят к образованию мужских половых гормонов, в частности, тестостерона и дигидротестостерона. Продукция гормона является стабильной в норме. Гормон выводится из организма с мочой, что предупреждает резкие колебания уровня ДЭА-сульфата.
Эстрадиол
Половой гормон продуцируется фолликулами, созревающими в яичниках, жёлтым телом. Процесс выработки гормона происходит под воздействием ЛГ, пролактина и ФСГ. Концентрация эстрадиола влияет на цикл и созревание яйцеклеток в яичниках.
Гормоны щитовидной железы
ТТГ продуцируется щитовидной железой. Функционирование щитовидной железы также обеспечивают гормоны Т3 и Т4. Концентрация гормонов, которые продуцируются щитовидной железой, влияет на адекватное созревание фолликулов в яичниках и механизм овуляции.
Иммунологический скрининг
При некоторых нарушениях в функционировании иммунной системы женщины отмечается выработка антител, что является реакцией на белок, присутствующий в сперматозоидах. В норме у женщин благодаря защитным механизмам антиспермальные антитела не вырабатываются.
Врач назначает анализ на выявление антиспермальных антител, если отсутствуют другие факторы бесплодия. Обнаружение антител может указывать на бесплодие, имеющее иммунную причину.
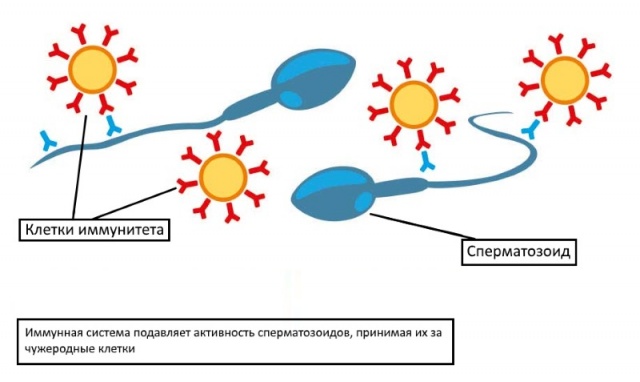
Наличие антиспермальных антител у женщин не всегда приводит к бесплодию. Однако вероятность беременности снижается в два раза.
Для выявления антиспермальных антител иногда используется посткоитальный тест, который подразумевает исследование секрета цервикального канала под микроскопом через определённое количество часов после полового контакта. В исследуемом образце должны содержаться совершающие прямолинейные движения сперматозоиды. Количество мужских половых клеток соотносится с нормой. Обездвиженность сперматозоидов может указывать на плохое качество спермы и наличие антиспермальных антител у женщины.
Исследование эндометрия
Хронические воспалительные процессы в матке, гиперплазия и гипоплазия, миома, полипы и аденомиоз могут быть причиной бесплодия у женщин. Плодное яйцо не может имплантироваться и адекватно развиваться в изменённом внутреннем слое матки. Диагностика бесплодия обязательно включает исследование эндометрия или слизистой матки.
Самым простым методом изучения состояния эндометрия гинекологи называют ультразвуковое исследование внутренних половых органов, которое проводится как абдоминально, так и трансвагинально. УЗИ позволяет произвести замеры толщины эндометрия, выявить доброкачественные образования матки, например, полипы и миому, патологии яичников и труб, а также заподозрить эндометриоз. Несоответствие толщины внутреннего слоя матки указывает на гиперплазию и гипоплазию у женщин, которые нередко вызваны нарушением соотношения гормонов.
При гиперплазии эндометрия толщина внутреннего слоя матки превышает норму. Данная патология является причиной образования полипов и необходимости проведения хирургического вмешательства.
Исследовать эндометрий матки можно посредством биопсии. В процессе данной процедуры осуществляется забор образцов внутреннего слоя матки. Полученные образцы исследуются в лаборатории в рамках гистологического анализа.
Анализ позволяет получить информацию о состоянии эндометрия и повысить шансы на имплантацию эмбриона. Биопсия позволяет выявить:
- причину бесплодия и невынашивания, кровотечений,
- гормональные нарушения,
- гиперплазию эндометрия,
- рак матки.
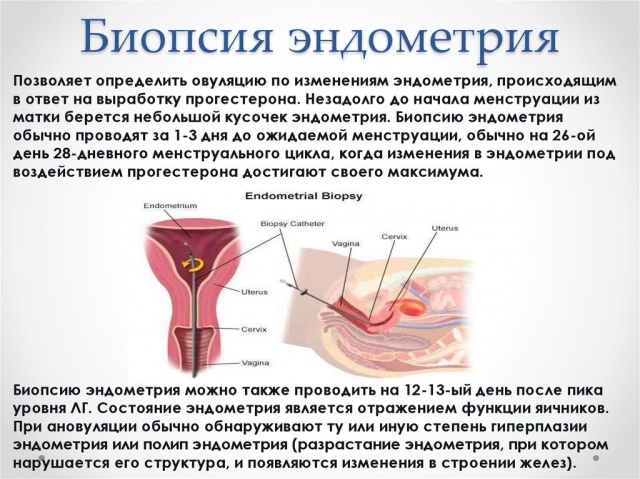
Виды анализа:
- пайпель-биопсия, выполняемая посредством тонкой трубочки с поршнем для создания отрицательного давления и всасывания кусочков эндометрия матки,
- аспирационная биопсия, осуществляемая с помощью шприца или вакуумного аппарата,
- выскабливание матки кюреткой в рамках малой хирургической операции,
- гистероскопия, проводимая посредством гистероскопа с видеокамерой и хирургическим инструментом.
Целесообразность и выбор анестезии зависит от разновидности анализа. Биопсия не проводится при выявлении инфекций и воспалительных процессов, нарушениях свёртываемости крови.
Процесс подготовки и изучения материала занимает 7-10 дней. В заключении описывают особенности строения внутреннего слоя матки. Диагноз ставится женщине после получения результатов других анализов и исследований.
Консультация узких специалистов
При бесплодии женщина обращается к гинекологу, который назначает необходимые анализы и исследования. Зачастую при отсутствии беременности спустя 12 месяцев от начала планирования семейной паре рекомендуют обращаться к репродуктологу. Этот врач специализируется на зачатии и бесплодии.
Гинеколог или репродуктолог может направить женщину или семейную пару к узким специалистам. Генетика желательно посетить паре в следующих случаях:
- возраст супругов от 35 лет,
- генетические заболевания в семье,
- кровное родство между супругами.
Зачастую бесплодие у женщин обусловлено гормональными нарушениями. Посетить эндокринолога необходимо при следующих патологиях и состояниях:
- сбои менструального цикла,
- избыточный вес,
- акне,
- гирсутизм.
При заболеваниях мочеполовой системы может потребоваться консультация уролога. В некоторых случаях бесплодие имеет психосоматический характер. О психологическом бесплодии говорят при отсутствии нарушений со стороны функционирования внутренних органов. При бесплодии неясного генеза женщине необходимо посетить психолога, психотерапевта.
Подтверждение овуляции
Адекватное функционирование яичников обеспечивает репродуктивную функцию у женщин. Яичники содержат яйцеклетки, способные к оплодотворению. Процессы, происходящие в яичниках, контролируются гипоталамусом и гипофизом.
Гормон ФСГ, продуцируемый в гипофизе, способствует секреции эстрогенов и созреванию фолликулов в первой фазе цикла. В течение каждого цикла начинают созревание несколько фолликулов, заложенных в яичниках во внутриутробном периоде. Все стадии развития проходит только один фолликул, который после своего созревания называется граафовым пузырьком.
Когда яйцеклетка внутри фолликула становится зрелой, его стенка разрушается под воздействием гормона ЛГ. Яйцеклетка выходит из фолликула для последующего оплодотворения в маточной трубе. На месте фолликула образуется жёлтое тело, синтезирующее гормон прогестерон. Если происходит оплодотворение, высокий уровень гормона прогестерона обеспечивает пролонгирование беременности до момента формирования плаценты. При отсутствии беременности жёлтое тело разрушается перед менструацией.
Овуляция у женщин делит цикл на две фазы, являясь необходимым условием зачатия. Дисбаланс гормонов приводит к искажению механизма овуляции из-за нарушения функционирования яичников.
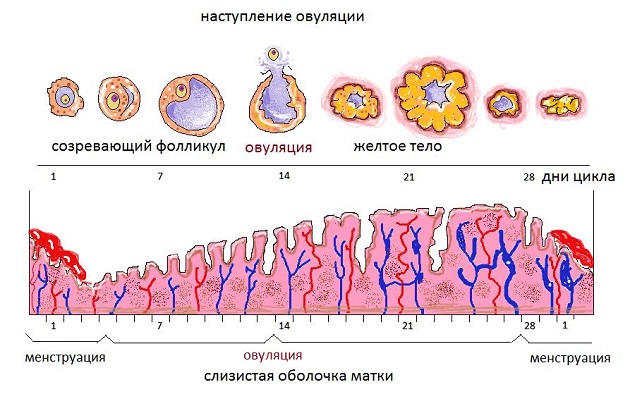
Искажение механизма овуляции и её отсутствие является самой распространённой причиной бесплодия.
Овуляцию можно подтвердить как лабораторными, так и инструментальными методами диагностики. В пользу овуляции свидетельствуют изменения уровня половых гормонов в течение цикла, что определяется по результатам анализа крови.
Установить факт овуляции можно посредством экспресс-тестов, которые определяют благоприятные для зачатия дни по слюне и моче. Тест-полоски пропитаны специальными химикатами, реагирующими на выброс гормона ЛГ в моче. Положительный результат указывает на овуляцию, которая должна произойти в течение двух суток.
Существуют оптические системы, определяющие овуляцию по слюне. Данные приборы напоминают микроскоп и предназначены для многоразового использования.
Овуляцию можно подтвердить при помощи фолликулометрии. Эта процедура представляет собой серию ультразвуковых исследований, проводимых для оценки роста фолликула и подтверждения факта овуляции. Фолликулометрия является информативным методом обследования женщин, позволяющим выявить ановуляцию и сопутствующие патологии внутренних половых органов.
Повышение уровня гормона ЛГ приводит к повышению базальной температуры, которая измеряется в прямой кишке, во влагалище или ротовой полости ртутным градусником. Объективность и достоверность результатов достигается соблюдением следующих условий:
- измерение в одной области,
- определение температуры после непрерывного ночного сна в строго установленное время.
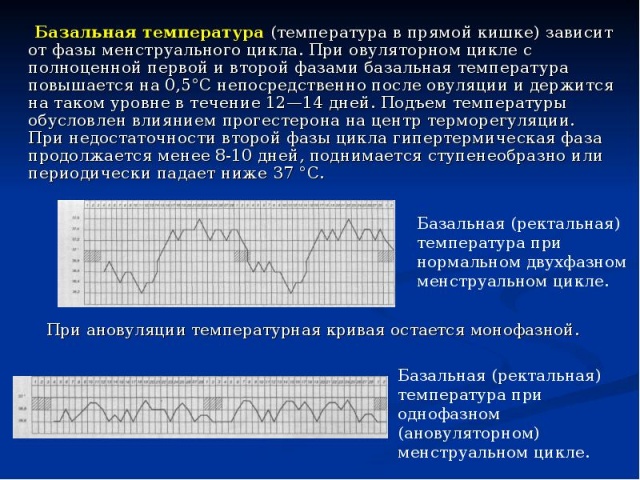
ОРВИ, употребление алкогольных напитков, физическая активность влияют на результаты измерений.
Выброс гормона ЛГ проявляется повышением базальной температуры на 0.4 градуса. Об ановуляции свидетельствует отсутствие подъёма температуры в середине цикла.
Изменение уровня гормонов во время овуляции сопровождается возникновением субъективных симптомов и ощущений:
- увеличение и нагрубание молочных желез,
- боли внизу живота схваткообразного характера,
- чувство распирания в прямой кишке.
Подтверждение овуляции проводится при помощи лабораторных анализов, тестов и инструментальных методов у женщин.
Анализы на половые инфекции
Бесплодие у женщин может быть следствием хронического воспалительного процесса, протекающего в области придатков, маточной полости, шейки:
- аднексит,
- эндометрит,
- эндоцервицит.
Хроническое воспаление обусловлено половыми инфекциями специфического и неспецифического характера. Некоторые половые инфекциями имеют слабовыраженную симптоматику или протекают латентно.
Специалисты называют следующие инфекции, приводящие к бесплодию:
- гонорея,
- хламидиоз,
- микоплазма,
- цитомегаловирус,
- вирус простого герпеса,
- трихомониаз,
- некоторые разновидности ВПЧ,
- уреаплазма.
Несколько реже воспаление половых органов у женщин может быть вызвано:
- энтеровирусами,
- стрептококками,
- кишечной палочкой,
- грибками Кандида.
С целью диагностики инфекций, которые могут передаваться половым путём, проводят микроскопическую диагностику мазков из следующих областей:
- влагалище,
- уретра,
- цервикальный канал.
Для выявления РНК и ДНК возбудителей выполняется анализ мочи, крови, слизи возбудителя инфекции при помощи метода полимеразной цепной реакции. Данный анализ называется ПЦР-диагностикой.
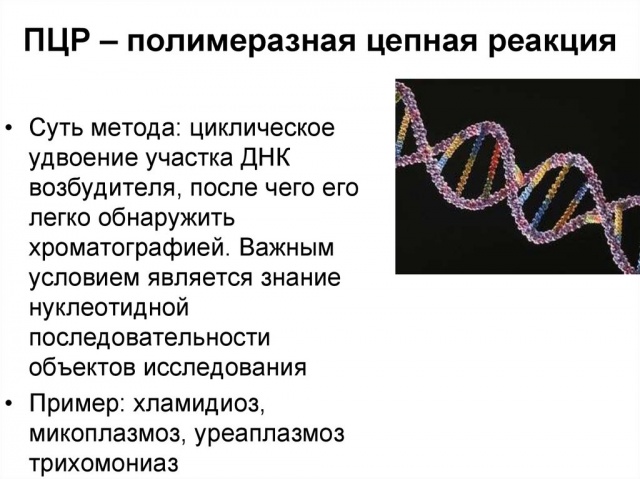
Посев на микрофлору и чувствительность к антибиотикам повышает эффективность проводимой терапии.
Как подготовиться к сдаче
Проведение обследования по бесплодию у женщин подразумевает предварительную подготовку и определённые ограничения, которые зависят от конкретного исследования. При сдаче общего и биохимического анализов крови женщинам необходимо соблюдать несколько основных правил:
- выполнение анализов до 11 часов строго натощак,
- накануне нежелательно употреблять жирную тяжёлую пищу, пить алкогольные напитки,
- промежуток между приёмом пищи и сдачей анализа должен составлять от 8 до 11 часов,
- разрешается пить только негазированную воду,
- лекарства можно принимать только по назначению врача,
- курить в течение часа перед исследованием не рекомендуется,
- следует учитывать, что стресс, физические и эмоциональные нагрузки, физиотерапия и инструментальные методы диагностики могут исказить результаты анализов,
- анализы в динамике следует выполнять в одной и той же лаборатории.

Перед сдачей анализа мочи у женщин необходимо тщательно подмыться. Среднюю порцию мочи собирают в стерильную тару, исключая попадание первых капель. Во влагалище помешают ватный шарик, что исключает проникновение выделений в порцию мочи. После забора материала его следует доставить в лабораторию. Запрещается хранение образца мочи, так как размножение бактерий может привести к получению плохого результата.
Анализы на половые гормоны у женщин сдают в определённые дни цикла:
- ФСГ и ЛГ &ndash, на 3-5 день,
- тестостерон, ДГА-сульфат &ndash, на 7-9 день,
- эстрадиол &ndash, на 5-7 день (21-23),
- прогестерон &ndash, на 21-23 день.
В направлении указывается фаза цикла. Перед сдачей анализа крови на гормон пролактин нельзя пальпировать молочные железы, следует исключить стрессовые ситуации и половой акт.
Сдача анализов на половые инфекции предполагает окончание лечения антибактериальными препаратами минимум за месяц до диагностики. Во время месячных забор мазков у женщин запрещается.
Выполнение мазков предполагает соблюдение следующих правил:
- воздержание от половых контактов, спринцеваний за 2-3 суток до анализа,
- исключение лекарств в виде свечей, спреев, таблеток.
Перед выполнением мазка нежелательно подмываться. Мочиться желательно за 2 часа до анализа.
Проведение биопсии эндометрия требует определённой подготовки. С целью исключения инфекций и предупреждения осложнений рекомендуется выполнение следующих анализов:
- общий анализ крови и мочи,
- кровь на биохимию, сифилис, ВИЧ и гепатиты,
- коагулограмма, означающая определение показателей свёртываемости крови,
- мазок на флору,
- тест на ХГЧ в крови или моче.
За два дня до анализа женщинам нужно исключить половые контакты, приём любых препаратов, которые не были назначены врачом, спринцевания. Если биопсия предполагает использование внутривенного наркоза, последний приём пищи у женщины должен быть за двенадцать часов до процедуры.
Где сдать анализы на бесплодие
Если беременность у женщины отсутствует в течение одного-двух лет стабильной половой жизни без использования контрацепции, нужно обратиться к врачу-гинекологу и сдать необходимые анализы. Во многих женских консультациях работают кабинеты по планированию семьи и бесплодию, куда женщину направляет для дальнейшего обследования участковый гинеколог.
Выполнить различные анализы, например, на определение концентрации половых гормонов, инфекций, можно в лабораториях. Некоторые лаборатории имеют специальные комплексные программы по выявлению факторов бесплодия.
Зачастую женщине приходится обращаться в клиники, специализирующиеся на бесплодии. Данные медицинские центры обычно проводят диагностику женского и мужского бесплодия, оснащены инновационным оборудованием, имеют собственную лабораторию и высококвалифицированный персонал. Таким образом, женщине не нужно обращаться в различные учреждения для прохождения обследования по поводу бесплодия, что значительно сокращает продолжительность диагностики.