Воспалительные процессы половых органов довольно часто диагностируются во время обследования врачом-гинекологом. Обычно появление симптомов обусловлено инфекционным поражением тканей и постепенным распространением воспаления вследствие анатомической близости органов репродуктивной системы.
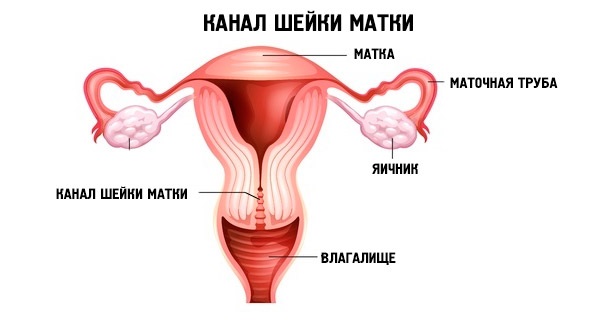
Излюбленная локализация воспалительного процесса – шейка матки. Эта часть матки выполняет функцию своеобразного барьера, так как является связующим звеном между влагалищем и полостью органа.
Шейка матки является объектом пристального внимания гинеколога. При осмотре видна только влагалищная часть, имеющая розовый окрас. Часть шейки матки, примыкающая к влагалищу, покрывается плоскими многослойными клетками, которые придают эпителию своеобразную гладкость.
В большей степени защитная функция шейки матки обеспечивается цервикальным каналом. Шеечный канал непосредственно соединяет стерильную маточную полость и влагалище, содержащее значительное количество микроорганизмов. Чтобы патогенная флора не смогла проникнуть внутрь матки, железы цилиндрических однослойных клеток шеечного канала вырабатывают защитную слизь.
Тем не менее при наличии некоторых неблагоприятных факторов механизм защиты может ослабевать, провоцируя воспаление в шейке матки. Этот воспалительный процесс может охватывать как часть шейки матки, так и всю её поверхность.
Если воспаление развивается в цервикальном канале, говорят об эндоцервиците. Как правило, воспаление цервикального канала имеет выраженные симптомы. Инфекционные агенты попадают внутрь цервикального канала, вызывая патологические изменения эпителия. Если женщина на данном этапе игнорирует симптомы и не проходит лечение, воспаление переходит в хроническую стадию.
При острой фазе возникают симптомы гиперемии тканей и её последующего разрушения. Чаще всего наблюдается активная выработка слизи, что вызывает появление обильных выделений. Их характер зависит от возбудителя, вызвавшего воспаление цервикального канала.
Со временем воспалительный процесс распространяется в более глубокие слои, в то время как на поверхности слизистой появляются признаки заживления. Это явление говорит не о выздоровлении, а свидетельствует в пользу хронического воспаления цервикального канала.
Причины развития
Воспалительный процесс обусловлен инфицированием. Специалисты обращают внимание, что микрофлору можно разделить на две большие группы:
- условно-патогенные микроорганизмы,
- патогенная флора.
Условно-патогенная или неспецифическая микрофлора попадает в цервикальный канал в первую очередь из влагалища. Возможно проникновение бактерий вместе с током лимфы, а также с током крови из мочевыделительного тракта. Не исключен заброс инфекции из прямой кишки. Условно-патогенная микрофлора может быть представлена:
- грибами Кандида,
- кишечной палочкой,
- стафилококком,
- энтерококком,
- протеем,
- стрептококком.
Неспецифическая флора в норме находится на слизистых и коже. Однако при воспалении наблюдается активный рост условно-патогенных микроорганизмов, что обуславливает появление характерных симптомов.
Патогенная или специфическая микрофлора характеризуется следующими возбудителями:
- гонококк,
- хламидия,
- микоплазмы и уреаплазмы при интенсивном росте,
- трихомонада.
При попадании инфекции не всегда развивается воспаление в цервикальном канале. Появление воспалительного процесса возможно при воздействии на эпителий цервикального канала и организм в целом неблагоприятных факторов:
- травмы шейки матки в результате тяжёлых родов, абортов, выскабливаний и других хирургических манипуляций,
- снижение иммунитета,
- ранняя интимная жизнь,
- отсутствие постоянного полового партнёра,
- игнорирование барьерных методик контрацепции,
- частое применение лекарственных препаратов местно, включая спермициды,
- возрастные изменения тканей цервикального канала,
- опущение шейки матки.
Развитие воспаления цервикального канала может быть обусловлено комплексом негативных факторов. Эффективность лечения во многом зависит от устранения провоцирующих воспаление факторов.
Симптомы
Появление симптомов связано с особенностями воспаления. Существенное значение имеет распространённость воспаления, стадия патологического процесса и возбудитель заболевания.
Обычно воспаление начинается остро. Симптомы не отличаются от проявлений других болезней воспалительного характера. К симптомам острой фазы эндоцервицита относят:
- обильные гнойные или слизистые выделения, которые могут отличаться коричневым, жёлтым, зелёным цветом, иметь неприятный запах и разную консистенцию,
- дискомфорт, жжение, сухость в области слизистой,
- неприятные ощущения при интимной близости,
- боли в нижней части живота,
- учащённое мочеиспускание при распространении инфекции на уретру и мочевой пузырь.
Если женщина игнорирует симптомы, со временем их выраженность уменьшается. Это говорит о развитии хронической фазы воспаления цервикального канала. В таком случае наблюдается систематическое обострение симптомов, в особенности после месячных и половых контактов.
Заражение определёнными инфекционными агентами и последующее воспаление может происходить без симптомов. Это характерно, например, для хламидийной инфекции.
Диагностика и лечение
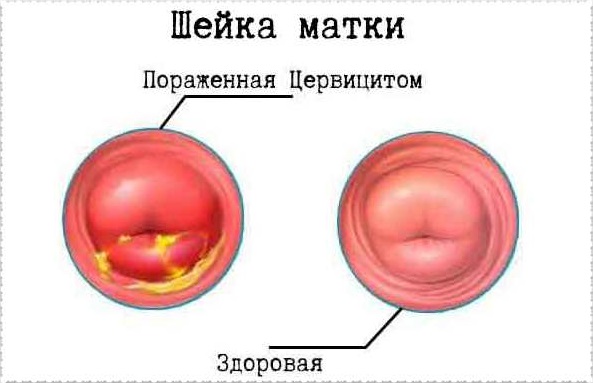
Выявление воспалительного процесса не вызывает сложностей. Определение цервицита происходит во время осмотра гинекологом. Шейка матки является отёчной, гиперемированной. При хронической фазе наблюдаются участки с эрозией и кистами. О воспалении также говорят патологические выделения.
Для того чтобы точно поставить соответствующий диагноз, необходимо пройти обследование. В целях диагностики воспаления цервикального канала специалисты назначают:
- общий мазок на флору,
- бакпосев,
- определение половых инфекций посредством ПЦР,
- цитологическое исследование,
- простую, расширенную кольпоскопию,
- биопсию,
- анализы крови и мочи,
- УЗИ органов малого таза.
Лечение эндоцервицита преследует несколько основных целей. В первую очередь необходимо устранить инфекционный фактор и остановить воспаление. Очень важно ликвидировать симптомы, а также восстановить повреждённый эпителий. Чтобы избежать появления рецидивов, необходимо провести полное обследование и назначить адекватную терапию.
Назначение лечения соответствует выявленному возбудителю. При хламидиозе, например, назначают антибиотики. В случае обнаружения грибковой инфекции, целесообразно назначение противогрибковой терапии. Герпес и ВПЧ требуют лечения при помощи противовирусных препаратов. Если причиной изменений цервикального канала является возрастной фактор, применяются гормональные свечи.
Основное лечение дополняется средствами, способствующими заживлению тканей и нормализующими влагалищную микрофлору. В составе комплексной терапии также используются средства народной медицины и физиотерапия.